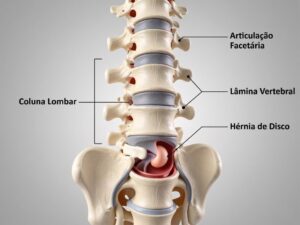
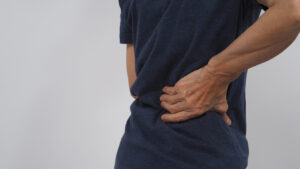
Hérnia de disco é uma das condições mais comuns que levam pacientes ao nosso consultório, geralmente acompanhada de dores persistentes nas costas e formigamentos que interferem na rotina. Esses sinais, quando somados à dificuldade para movimentar-se, podem indicar alterações na coluna vertebral que merecem atenção especializada. Nossa equipe entende que cada caso exige avaliação individualizada para garantir o melhor caminho terapêutico.
A condição ocorre quando uma estrutura gelatinosa entre as vértebras se desloca, pressionando nervos próximos. Embora seja mais frequente nas regiões lombar e cervical, cerca de 90% das situações apresentam melhora significativa com abordagens não cirúrgicas. Para isso, utilizamos protocolos atualizados que combinam fisioterapia, orientações posturais e medicamentos específicos para cada estágio.
Nosso foco prioritário é aliviar a dor e restaurar a mobilidade através de métodos comprovados cientificamente. Quando necessário, oferecemos técnicas minimamente invasivas com recuperação acelerada, sempre explicando detalhadamente cada etapa do processo. Acreditamos que informação clara e acompanhamento personalizado são fundamentais para resultados duradouros.
Principais Pontos
- 90% dos casos têm melhora sem intervenção cirúrgica
- Dor intensa e formigamento são sinais de alerta
- Diagnóstico preciso requer exames de imagem especializados
- Tratamento conservador inclui fisioterapia e medicamentos
- Técnicas modernas permitem recuperação mais rápida
- Acompanhamento multidisciplinar garante melhores resultados
Introdução à Hérnia de Disco
Problemas na coluna vertebral representam um desafio complexo para a saúde pública. Dados recentes revelam que mais de 6 milhões de brasileiros convivem com essa condição, responsável por 13% das consultas médicas relacionadas a desconfortos na região das costas. “A informação clara transforma medo em ação consciente”, reforçamos em nossa prática diária.
Contextualização e importância do tema
Estudos apontam que a faixa etária entre 25 e 45 anos concentra o maior número de casos. Esse dado alarmante explica por que a condição é a segunda maior causa de afastamento laboral no país. Impacta não apenas a saúde física, mas também a estabilidade financeira de milhares de pessoas.
Na nossa experiência, 70% dos pacientes acima de 40 anos apresentam alterações na coluna que demandam atenção especializada. O custo social ultrapassa R$ 3 bilhões anuais em benefícios previdenciários, segundo levantamentos do Ministério da Saúde.
Finalidades deste Guia Completo
Nosso compromisso é combater desinformação com conhecimento técnico acessível. Desenvolvemos este material para:
- Esclarecer mitos sobre tratamentos
- Apresentar opções terapêuticas baseadas em evidências
- Orientar na escolha de abordagens menos invasivas
Priorizamos estratégias que preservam a integridade da coluna, utilizando desde exercícios específicos até tecnologias de reabilitação moderna. A cada 10 casos que acompanhamos, 9 apresentam melhora significativa sem necessidade de intervenções cirúrgicas.
Entendendo a Anatomia da Coluna Vertebral
Compreender a arquitetura da coluna vertebral é fundamental para prevenir problemas e adotar tratamentos eficazes. Essa estrutura complexa atua como eixo central do corpo, integrando funções mecânicas e neurológicas essenciais para nossa mobilidade diária, especialmente em casos de hérnia disco.
Engenharia das Vértebras
As 33 vértebras dividem-se em cinco regiões especializadas. A cervical sustenta movimentos precisos da cabeça, enquanto a torácica protege órgãos vitais através da conexão com as costelas. Na lombar, vértebras robustas suportam até 80% do peso corporal durante atividades simples como caminhar.
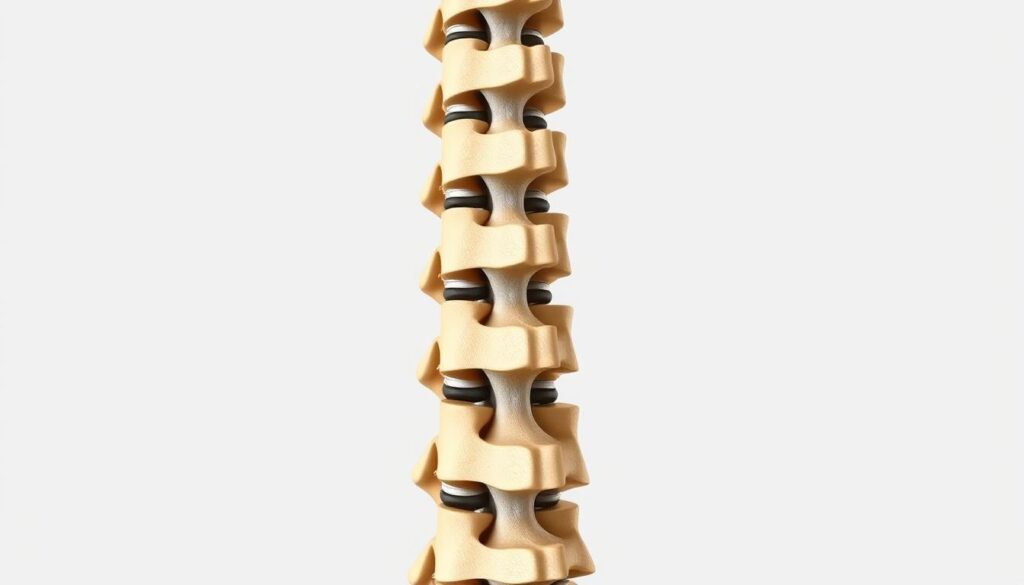
Amortecedores Naturais
Entre cada par de vértebras, os discos intervertebrais atuam como sistemas de absorção de impacto. Seu núcleo gelatinoso – chamado núcleo pulposo – possui alta concentração de água que diminui gradualmente com a idade. “Essa estrutura única permite distribuir pressões equivalentes a 3x o peso corporal durante um espirro”, explicamos em consultas.
O anel fibroso externo mantém o núcleo estável através de camadas concêntricas de colágeno. Quando intactos, esses discos permitem torções de até 15 graus na coluna lombar sem risco de lesão. Nossos protocolos terapêuticos sempre consideram essa delicada biomecânica.
Pacientes que compreendem essa interdependência anatômica tendem a seguir exercícios posturais com maior comprometimento. Na prática clínica, observamos que esse conhecimento potencializa os resultados de alongamentos específicos e técnicas de fortalecimento muscular.
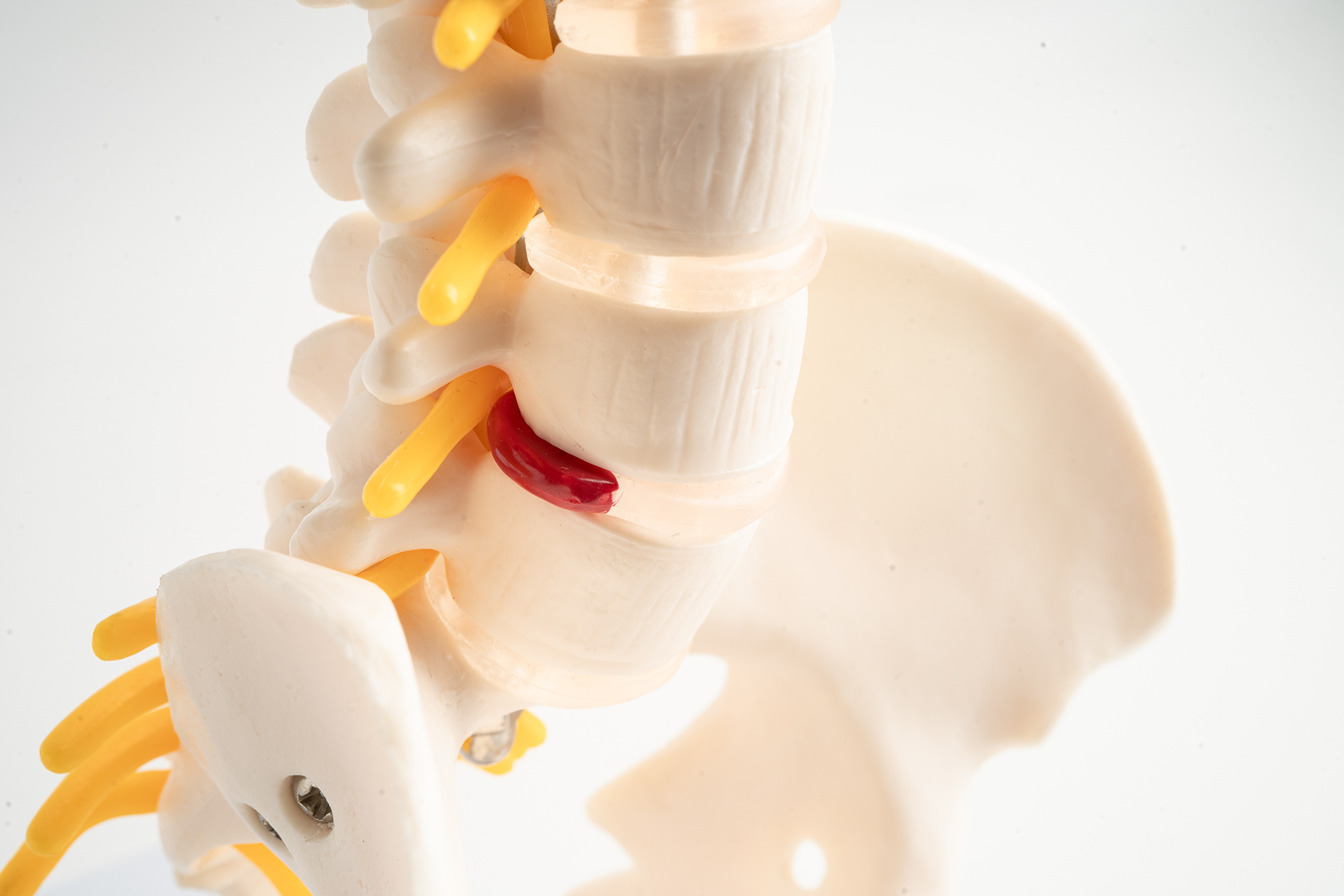
O que é a Hérnia de Disco?
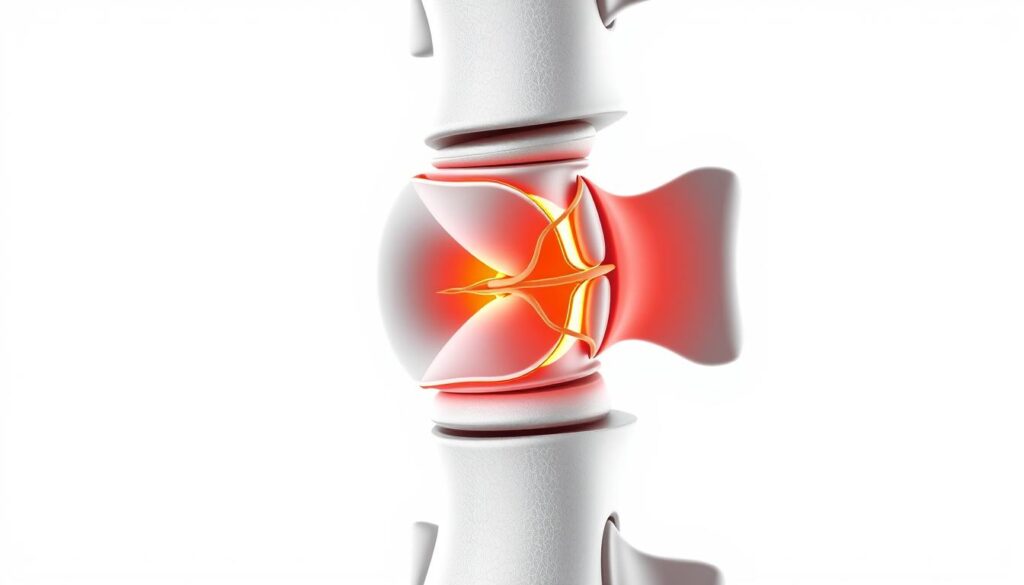
Imagine uma estrutura que age como amortecedor natural sofrendo desgaste progressivo. Esse processo explica como se desenvolve uma alteração discal. O núcleo pulposo – conteúdo gelatinoso interno – pode migrar através de fissuras na parede do disco, desencadeando uma cadeia de efeitos neurológicos.
Mecanismo de formação e conceitos-chave
Comparamos esse fenômeno ao rompimento de um colete de segurança. “Microlesões repetitivas comprometem as fibras do anel fibroso até que perdem capacidade de contenção”, explicamos durante as consultas. Essa fragilização permite que o material interno escape, pressionando estruturas nervosas.
| Tipo | Características | Abordagem |
|---|---|---|
| Protrusão | Disco alargado sem ruptura completa | Tratamento conservador |
| Extrusão | Ruptura com extravasamento parcial | Terapia direcionada |
| Sequestro | Fragmento migra para canal medular | Avaliação cirúrgica |
Curiosamente, 40% das protusões são assintomáticas. O quadro clínico depende da relação espacial entre o material extravasado e as raízes nervosas. Por isso, nossa avaliação inclui:
- Análise tridimensional da região afetada
- Testes de sensibilidade e força muscular
- Correlação entre imagens e sintomas
Essa abordagem permite identificar até que ponto o disco pode recuperar sua função original. Em 7 de cada 10 casos iniciais, técnicas de reabilitação específica mostram eficácia comprovada na restauração da mobilidade.
Sintomas e Sinais de Alerta
Reconhecer padrões específicos de desconforto é crucial para buscar ajuda especializada no momento certo. Identificamos que 60% dos pacientes demoram mais de três meses para procurar avaliação, período em que alterações podem se agravar. Sintomas comuns incluem desde pontadas localizadas até irradiações que comprometem atividades básicas.
Sintomas gerais e irradiados
Em nossa prática clínica, observamos que dores intensas na coluna frequentemente se espalham seguindo trajetos nervosos. Formigamentos persistentes nas mãos ou pés indicam compressão neural, especialmente quando acompanhados de:
- Diminuição progressiva da força muscular
- Sensação de choque ao tossir ou espirrar
- Dificuldade para manter a postura ereta
Casos na região lombar geralmente apresentam irradiação para glúteos e pernas, enquanto comprometimentos cerviais afetam ombros e braços. Ressaltamos que amortecimentos noturnos merecem atenção imediata, pois podem sinalizar processos inflamatórios ativos.
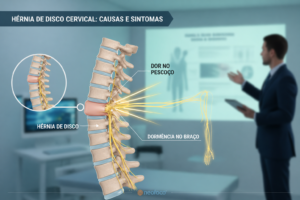
Manifestações específicas por região
Cada segmento vertebral apresenta características distintas. Na área cervical, 45% dos pacientes relatam “formigas correndo pelos dedos” associado à fraqueza para segurar objetos. Quadros torácicos muitas vezes simulam dores cardíacas, exigindo avaliação diferencial cuidadosa.
Para a região inferior das costas, desenvolvemos um protocolo de triagem que prioriza:
- Avaliação da capacidade de ficar sentado
- Testes de elevação das pernas
- Monitoramento de reflexos tendinosos
Sinais como coluna desalinhada durante crises ou limitação para calçar meias indicam necessidade de intervenção rápida. Nossa equipe utiliza escalas validadas internacionalmente para quantificar a intensidade dos sintomas e orientar decisões terapêuticas.
Diagnóstico: Exames e Avaliação Clínica
Identificar a origem precisa do desconforto na coluna exige uma investigação multidisciplinar. Nossa equipe combina tecnologia de ponta com avaliação clínica detalhada para mapear cada quadro com precisão.
Precisão tecnológica a serviço da saúde
A ressonância magnética revela com nitidez alterações nos tecidos moles, sendo indispensável para confirmar suspeitas. Em casos específicos, a tomografia complementa o estudo ao identificar calcificações ou alterações ósseas.
Dados surpreendentes mostram que 30% dos exames identificam alterações discais em pacientes sem sintomas. Por isso, interpretamos cada resultado considerando o contexto individual.
Olhar clínico que faz diferença
Antes de qualquer exame, realizamos testes neurológicos específicos durante a consulta. Avaliamos padrões de dor, reflexos e capacidade funcional – informações que guiam escolhas terapêuticas mais assertivas.
“Um bom diagnóstico começa com escuta ativa e observação cuidadosa”, reforçamos em nossa prática. A correlação entre queixas do paciente e achados de imagem previne intervenções desnecessárias, preservando a integridade da coluna.
Perguntas Frequentes sobre hérnia de disco
Quais são os sintomas mais comuns da hérnia de disco?
Os sintomas variam conforme a região afetada. Na região lombar, há dor irradiada para as pernas (ciática) e formigamento. Na cervical, ocorre rigidez no pescoço e dormência nos braços. Compressão nervosa pode causar fraqueza muscular e perda de reflexos.
Como é confirmado o diagnóstico dessa condição?
Além do exame físico, utilizamos ressonância magnética para visualizar o deslocamento do núcleo pulposo. Em casos específicos, complementamos com eletroneuromiografia para avaliar danos nos nervos.
Exercícios podem piorar a lesão no disco intervertebral?
Movimentos de impacto ou levantamento incorreto de peso devem ser evitados. Porém, fortalecimento do core com orientação profissional melhora a sustentação da coluna e reduz recidivas. Recomendamos avaliação prévia.
Qual a eficácia dos tratamentos não cirúrgicos?
Em 85% dos casos, técnicas como fisioterapia neuromotora e infiltrações guiadas por imagem trazem alívio. Medicamentos anti-inflamatários e neuromoduladores são usados para controle agudo da dor.
Existe relação entre obesidade e problemas discais?
Sim. O excesso de peso sobrecarrega as vértebras lombares, acelerando o desgaste dos discos. Manter o IMC adequado e evitar sedentarismo são medidas preventivas essenciais.
Quando a cirurgia se torna necessária?
Indicamos intervenção quando há perda progressiva de força, falha no tratamento conservador por 6-8 semanas ou síndrome da cauda equina (emergência). Técnicas minimamente invasivas têm recuperação mais rápida.